ОПЫТ ПРИМЕНЕНИЯ ТЕСТ-СИСТЕМЫ «АТ-ТУБ БЕСТ» ДЛЯ ДИАГНОСТИКИ ТУБЕРКУЛЕЗА
С. Е. Гладкова, С. С. Решетников, В. Н. Пряхина*
ЗАО «Вектор-Бест», Новосибирск *
Кафедра фтизиопульмонологии Новосибирского государственного медицинского университета
 Ведущую роль в диагностике туберкулёза в настоящее время продолжают играть классические методы: идентификация культуры возбудителя в посеве мокроты пациента и иных биологических жидкостях, гистологическое определение микобактерий в мазках после окраски прочным синим (AFB-метод), рентгеноскопия грудной клетки и очагов поражения в других органах [1–3]. Ограничения этих методов диагностики хорошо известны: невозможность выявить возбудителя при абациллярной форме туберкулёза, длительность процедуры культивирования возбудителя, неоднозначность картины рентгеноскопии при ряде сопутствующих заболеваний (СПИД, онкологические заболевания и др.) [3–5]. Из серологических методов, применяемых для лабораторной диагностики туберкулёза, чаще используется комбинация классических тестов, основанных на реакциях непрямой гемагглютинации (РНГА), поглощения комплемента (РПК) и пассивного гемолиза (РПГ). Несколько реже используются различные варианты определения циркулирующих антител (АТ) к антигенам микобактерий, основанные на методе иммуноферментного анализа (ИФА) [1, 3, 6–8].
Ведущую роль в диагностике туберкулёза в настоящее время продолжают играть классические методы: идентификация культуры возбудителя в посеве мокроты пациента и иных биологических жидкостях, гистологическое определение микобактерий в мазках после окраски прочным синим (AFB-метод), рентгеноскопия грудной клетки и очагов поражения в других органах [1–3]. Ограничения этих методов диагностики хорошо известны: невозможность выявить возбудителя при абациллярной форме туберкулёза, длительность процедуры культивирования возбудителя, неоднозначность картины рентгеноскопии при ряде сопутствующих заболеваний (СПИД, онкологические заболевания и др.) [3–5]. Из серологических методов, применяемых для лабораторной диагностики туберкулёза, чаще используется комбинация классических тестов, основанных на реакциях непрямой гемагглютинации (РНГА), поглощения комплемента (РПК) и пассивного гемолиза (РПГ). Несколько реже используются различные варианты определения циркулирующих антител (АТ) к антигенам микобактерий, основанные на методе иммуноферментного анализа (ИФА) [1, 3, 6–8].
Справедливости ради следует отметить, что в среде практикующих фтизиатров все еще продолжается дискуссия об обоснованности диагностики туберкулёза, опирающейся на определение специфических антител в периферической крови. Дискуссия базируется в основном на том постулате, что при туберкулёзе главное (протективное) значение имеет клеточный иммунитет и при заболевании именно он должен претерпевать наиболее значимые изменения. Вместе с тем невозможно отрицать то, что все реакции иммунной системы взаимосвязаны и, следовательно, изменение клеточного звена иммунитета неизбежно должно сопровождаться изменением ее гуморального звена.
Известно, что туберкулёзная инфекция (не заболевание, а именно инфекция без клинических признаков заболевания) широко распространена в популяции и охватывает до 90 % населения старше 35–40 лет [1, 9, 10]. Достаточно часто (но не всегда!) объективным подтверждением наличия инфекции является проба Манту, свидетельствующая об определенной напряженности клеточного иммунитета. Практически у всех таких людей в крови можно обнаружить и антитела к возбудителю туберкулёза. Однако уровни специфических антител при этом, как правило, остаются достаточно низкими. При снижении иммунитета и индукции заболевания уровни соответствующих антител в крови и / или других биологических жидкостях существенно возрастают, причем часто это происходит раньше появления первых клинических признаков. Однако досадное своеобразие туберкулёза заключается в том, что в процессе развития заболевания могут формироваться различного типа преходящие (лабильные) иммунодефициты, осложняющие иммунодиагностику [1, 11, 12].
Конечно, диагностика туберкулёза, основанная на определении специфических АТ, имеет некоторые ограничения. Однако если ясно представлять иммунологический феномен активного туберкулёза и интерпретировать результаты анализа АТ с учетом всей совокупности клинических признаков и результатов объективной диагностики, то появляется возможность дифференцировать заболевание, определить его фазу или составить обоснованный прогноз его дальнейшего развития. Диагностическая ценность соответствующих иммуноферментных тест-систем подтверждена их широким применением в лабораторной диагностике туберкулёза за рубежом [1, 6–8].
В настоящем сообщении представлены результаты изучения чувствительности и специфичности иммуноферментной тест-системы «АТ-ТубБест», которая разработана и уже несколько лет серийно выпускается ЗАО «Вектор-Бест» [13]. Тест-система позволяет регистрировать у обследуемых лиц уровни антител к M. tuberculosis, характерные для активного туберкулёза. С учетом возможного наличия у пациентов селективных иммунодефицитов данная тест-система сконструирована так, чтобы выявлять в сыворотке или плазме крови человека специфические АТ всех трех основных классов иммуноглобулинов: G, M и A. При необходимости процедура анализа может быть адаптирована и для работы с другими биологическими жидкостями: мочой, мокротой, бронхо-альвеолярным лаважем, слюной и т. д.
Для исследования использовали образцы сыворотки крови больных с различными клиническими формами туберкулёза из городского туберкулёзного диспансера (Новосибирск), а также пробы контрольной группы, состоящей из условно здоровых доноров и пациентов с некоторыми заболеваниями нетуберкулёзной этиологии (табл. 1). Результаты тестирования сывороток с использованием тест-системы «АТ-Туб-Бест» показали, что у большинства больных независимо от формы туберкулёза выявляются повышенные уровни суммарных АТ к M. tuberculosis. Минимальную чувствительность (61 %) тест-система продемонстрировала при туберкулёзе лимфатических узлов, максимальную — при казеозной пневмонии, фиброзно-кавернозном туберкулёзе легких (86–87 %) и при туберкулёзном экссудативном плеврите (100 %).
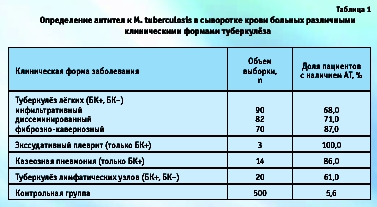
В контрольной группе уровень АТ к M. tuberculosis был повышен только в 5,6 % случаев, что достоверно свидетельствует о достаточно высокой специфичности тест-системы (94,4 %). С использованием тест-системы «АТ-Туб-Бест» был также проведен анализ образцов сыворотки крови от лиц с неустановленным на момент забора образца крови диагнозом «туберкулёз» из 5 различных групп (табл. 2).
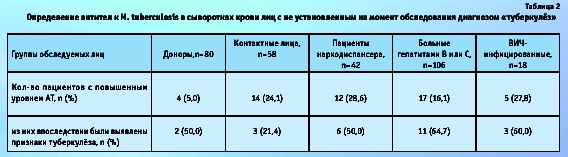
В результате проведенного исследования АТ к M. tuberculosis были обнаружены только у 5,0 % условно здоровых доноров, тогда как процент выявления специфических АТ у контактных лиц — родственников больных туберкулёзом — был выше почти в 5 раз и составил 24,1 %. Это, вероятно, может быть связано с «постоянной иммунизацией» последних микобактериями за счет их высокой концентрации во внешней среде.
Сероположительной оказалась также почти треть пациентов наркологического диспансера и ВИЧ-инфицированных лиц, а у больных гепатитами В или С антитела к микобактериям были выявлены в 16 % случаев. Большое количество положительных результатов среди обследованных наркоманов, скорее всего, обусловлено соответствующими социальными условиями, а среди пациентов, инфицированных ВИЧ или вирусами гепатитов, тем, что данные хронические заболевания нередко приводят к значительному снижению иммунного статуса.
Все лица с повышенным уровнем АТ к M. tuberculosis были направлены на углубленное клиническое обследование, в результате которого у большинства из них был действительно выявлен активный туберкулёз (табл. 2). Причем признаки туберкулёза были обнаружены и у 50 % (2 из 4) условно здоровых доноров с наличием АТ к микобактериям, хотя этот факт мог быть связан с ранее перенесенным заболеванием.
Таким образом, результаты настоящего исследования показали, что чувствительность иммуноферментной тест-системы «АТ-Туб-Бест» в зависимости от формы заболевания составляла от 61 % (при туберкулёзе лимфатических узлов) до 87 % и выше (при фибрознокавернозном туберкулёзе легких, казеозной пневмонии и экссудативном плеврите), а специфичность анализа, определенная при исследовании сыворотки крови здоровых доноров, была равна 95 %.
Опубликованные другими авторами и наши собственные данные показывают [1, 6–8, 13], что диагностика туберкулёза, основанная на определении АТ к M. tuberculosis с помощью ИФА, является вполне эффективной и должна иметь среди других диагностических методов свою четко очерченную нишу. Широкая освоенность ИФА лабораториями, простота его постановки и возможность получения результатов исследования большого количества проб за 2–3 ч позволяют успешно использовать данный метод серодиагностики туберкулёза для скрининга, выявления групп риска и оценки эпидемиологической обстановки. Хотя сам по себе факт превышения порогового уровня специфических АТ у пациента не свидетельствует об активном туберкулёзе, он становится весомым поводом для проведения дальнейшего углубленного обследования с привлечением других методов и данных клиники. Определение АТ к M. tuberculosis у выздоравливающих больных может быть полезно при выборе дальнейшей тактики лечения, а у выздоровевших — для оценки вероятности возникновения рецидива. Наконец, результаты данного исследования могут дать ценную информацию для дифференциальной диагностики туберкулёза в сложных и сомнительных случаях, например при внелегочной локализации процесса или при онкопатологии в области грудной клетки.
Литература
1. Внелегочный туберкулёз / Под ред. А. В. Васильева. СПб.: ИКФ «Фолиант», 2000. 568 с.
2. Туберкулёз: Руководство для врачей / Под ред. А. Г. Хоменко. М.: Медицина, 1996. 258 с.
3. Хоменко А. Г. // Русский медицинский журнал. 1995. № 1. С. 5–21.
4. Васильев А. В., Карпов А. В. // Проблемы туберкулёза. 1996. № 1. С. 13–15.
5. Галкин В. С., Ягофарова Р. К., Вишневская Е. Б., Карпов А. В. // Тез. докл. конф. «Соврем. проблемы фтизиатрии и иммунологии в Сибири». Томск, 1994. С. 5–6.
6. Карпов А. В. // Вестн. Новгородск. гос. университета. 1998. № 7. С.1–3.
7. Chan E. D., Reves R., Belisle J. T. et al. // Am. J. Respir. Crit. Care Med. 2000. V. 161. Р. 1713–1719.
8. Al Zahrani K., AL Jahdali H., Poirier L. et al. // Am. J. Res-pir. Crit. Care Med. 2000. V. 162. Р. 1323–1329.
9. Баранов И. И., Борисов В. А., Филиппова О. П. и др. // Тез. докл. конф. «Проблемы инфекционной патологии в регионах Сибири, Дальнего Востока и Крайнего Севера». Новосибирск, 1998. С. 177–178.
10. Хоменко А. Г. Туберкулёз органов дыхания. М., 1981. 487 с.
11. Беклемишев Н. Д. Иммунопатология и иммунорегуляция (при инфекциях, инвазиях и аллергиях). М.: Медицина, 1986. 256 с.
12. Шендерова Р. И., Якунова О. А., Новикова Н. С. и др. // Иммунология. 1998. № 6. С. 25–28.
Решетников С. С., Гладкова С. Е., Офицеров В. И. // Новости «Вектор-Бест». 1998. № 3 (9). С. 3–7.
«Новости «Вектор-Бест» № 42
Применение набора реагентов «АТ-Туб-Бест» для диагностики туберкулеза (вопросы и ответы)
Иммуноферментные тесты, определяющие антитела к M. tuberculosis, в настоящее время широко применяются в лабораторной диагностике туберкулеза за рубежом. Результаты ряда опубликованных работ [1–4], в том числе наших собственных [5, 6], однозначно свидетельствуют о том, что использование полученных с помощью этих тестов данных в комплексе с результатами других лабораторных методов позволяют осуществлять диагностику различных форм туберкулеза более эффективно. Однако как у практикующих фтизиатров, так и у специалистов лабораторной диагностики нередко все еще возникают вопросы, связанные с особенностями диагностики туберкулеза, опирающейся на определение специфических антител в периферической крови. На некоторые из этих вопросов, касающиеся практического применения набора реагентов «АТ-Туб-Бест», мы попытались ответить в данном сообщении.
— Почему чувствительность набора не достигает 100 %?
У людей, инфицированных микобактериям, но не болеющих туберкулезом, в крови могут выявляться специфичные антитела (АТ). Уровни этих антител варьируют и зависят от многих причин. Если занизить пороговый (дискриминационный) уровень анализа, то при использовании набора реагентов «АТ-Туб-Бест» положительные результаты могут быть получены для людей с неактивным процессом. Поэтому уровень специфических АТ рассчитан на выявление при анализе только активной формы туберкулеза.
— Почему специфичность набора менее 100 %?
Для определения специфичности анализа использовали группу условно здоровых доноров со станции переливания крови. Нельзя исключить, что некоторые из них когда-то болели или болеют активным туберкулезом. Специфичность анализа, в принципе, можно повысить, увеличив концентрацию специфических АТ в отрицательном контрольном образце, определяющем пороговый или фоновый уровень противотуберкулезных АТ. Однако это приведет к снижению чувствительности анализа, поскольку она имеет обратную связь со специфичностью. Набор в этом случае будет менее эффективно выявлять АТ у больных туберкулезом с гуморальными иммунодефицитами.
— Каков будет результат анализа при обследовании здоровых людей, никогда не болевших туберкулезом, с положительной реакцией Манту или вакцинированных БЦЖ?
Почти всегда отрицательный, поскольку набор настроен на выявление только активного туберкулеза. В то же время при провокации микобактериальным антигеном (туберкулин, БЦЖ) у «иммунодефицитных» больных туберкулезом, с пониженным уровнем специфических АТ, их концентрация в крови может существенно возрасти и превысить диагностический уровень набора. Это в ряде случаев позволяет диагностировать активный туберкулез. Такой подход иногда применяют в неясных и сомнительных случаях. Здоровый человек, как правило, не отвечает на такую провокацию повышением уровня АТ.
— Будет ли результат анализа положительным при обследовании людей, когда-либо болевших туберкулезом?
Да, такая вероятность достаточно велика, поскольку специфические иммуноглобулины класса G (IgG) циркулируют в крови лиц, переболевших туберкулезом длительное время. В этом случае необходимо обязательно анализировать всю информацию о перенесенных заболеваниях в анамнезе.
— Возможен ли положительный результат анализа при нетуберкулезном заболевании, но с симптоматикой, похожей на туберкулез?
Нет, невозможен, такие случаи могут быть обусловлены только ранее перенесенным туберкулезом.
— Влияет ли на результаты анализа ВИЧ-инфекция?
Нет, не влияет, если она еще не переросла в развитый СПИД с глубокими поражениями иммунной системы. Это относится также и к иммунодефицитам другой этиологии.
— Может ли анализ быть положительным при других заболеваниях?
Он может быть положительным при туберкулезе, вызванном не M. tuberculosis, а такими микобактериями, как M. bovis, M. afrikanum, M. avium, M. intracellulare и др., а также БЦЖ. Кроме того, он будет положительным при проказе, вызываемой M. leprae. Однако это заболевание легко отличить от туберкулеза по общей клинической картине.
— Может ли набор использоваться для мониторинга эффективности лечения?
В большинстве случаев не может, так как специфические IgG у некоторых пациентов могут обнаруживаться в крови длительное время и после полного излечения.
— Каким должен быть вывод, если результат анализа положительный, а микобактерии в мазке или мокроте не обнаружены?
При наличии характерной симптоматики больному следует поставить диагноз «активный туберкулез». Известно, что абациллярные формы туберкулеза (БК-) встречаются значительно чаще, чем бациллярные (БК+).
— Каким должен быть вывод, если результат анализа положительный, однако у пациента отсутствуют характерная симптоматика, объективные положительные данные рентгеноскопии, а также микобактерии в мазке или мокроте?
В этом случае оснований ставить диагноз «активный туберкулез» нет. Возможно, пациент болел туберкулезом ранее.
— Каким должен быть вывод, если результат анализа отрицательный, а в мазке или мокроте обнаружены микобактерии?
Имеются полные основания поставить диагноз «активный туберкулез».
— Какими должны быть действия фтизиатра, если при наличии туберкулезоподобной симптоматики результат анализа отрицательный?
Необходимо провести дополнительное углубленное обследование пациента с помощью всей совокупности методов диагностики туберкулеза.
— Зачем определять специфические АТ, если можно воспользоваться пробой Манту?
Проба Манту при высокой чувствительности обладает крайне низкой специфичностью и малоинформативна при постановке диагноза «активный туберкулез».
— Зачем определять специфические АТ,если можно применить такие современные методы, как ПЦР-анализ или анализ индукции цитокинов?
Перечисленные методы, также как и ИФА, являются современными методами диагностики, имеющими свои достоинства и недостатки. Так, например, ПЦР в силу своей высокой чувствительности не всегда может отличить активный туберкулез от туберкулезной инфекции. Анализ индукции цитокинов — высокочувствительный, но пока еще недостаточно специфичный метод. В принципе, все эти тесты могут внести свою лепту в диагностику туберкулеза, ее эффективность может возрасти при их комплексном использовании.
Литература
1. Карпов А. В. // Вестн. Новгородск. гос. университета. 1998. № 7. С.1–3.
2. Chan E. D., Reves R., Belisle J. T. et al. // Am. J. Respir. Crit. Care Med. 2000. V. 161. Р. 1713–1719.
3. Al Zahrani K., AL Jahdali H., Poirier L. et al. // Am. J. Respir. Crit. Care Med. 2000. V. 162. Р. 1323–1329.
4. Внелегочный туберкулез / Под ред. А. В. Васильева. СПб.: ИКФ «Фолиант», 2000. 568 с.
5. Решетников С. С., Гладкова С. Е., Офицеров В. И. // Новости «Вектор-Бест». 1998. № 3 (9). С. 3–7.
6. Гладкова С. Е., Решетников С. С., Пряхина В. Н. // Новости «Вектор-Бест». 2006. № 4 (42). С. 2–4.
«Новости «Вектор-Бест» № 46
.Назад в раздел




